睡眠時無呼吸症候群とは
 睡眠時無呼吸症候群 (Sleep Apnea Syndrome =SAS) は、就寝中に呼吸が一時的に止まったり呼吸が弱くなったりを繰り返す病気です。10秒以上、気流停止した状態(気道の空気の流れが止まる)を無呼吸といい、無呼吸が7時間睡眠の間に30回以上、または1時間の間に5回以上あれば睡眠時無呼吸症候群と診断されます。
睡眠時無呼吸症候群 (Sleep Apnea Syndrome =SAS) は、就寝中に呼吸が一時的に止まったり呼吸が弱くなったりを繰り返す病気です。10秒以上、気流停止した状態(気道の空気の流れが止まる)を無呼吸といい、無呼吸が7時間睡眠の間に30回以上、または1時間の間に5回以上あれば睡眠時無呼吸症候群と診断されます。
就寝中に呼吸の状態をご自身で確認することはできないので、病気に気が付かない方も多くいると考えられています。
睡眠時間をしっかり確保していても、就寝中に何度も無呼吸になることで、体内の酸素が低下して脳も体もしっかりと休息をとれない状態になります。そのため、日中に強い眠気や倦怠感が現れる、集中力が低下するなど日常生活においても様々な影響を与える可能性があります。さらに、低酸素血症や睡眠の分断による交感神経の亢進によって心疾患や脳血管疾患のリスクが上昇します。高血圧、心不全、不製脈などの合併症のリスクや糖尿病、脳卒中などのリスクも高くなることが示されています。
睡眠時無呼吸症候群を放置するとどうなる?
睡眠時無呼吸症候群は日中に急激な眠気に襲われることがあるため、居眠り運転による交通事故などのケースが日本でも増えています。睡眠時無呼吸症候群の方は、居眠り運転や事故の経験割合が通常と比べて4〜5倍になるという研究結果があります。
さらに、睡眠時無呼吸症候群は循環器疾患や脳血管疾患との関連も報告されています。
心臓病
心臓病の一つである心房細動は、睡眠時無呼吸症候群と関連しており、合併すると心房細動の発生リスクが2倍以上に増加すると報告されています。また、睡眠時無呼吸症候群が進行すると動脈硬化も進み、冠動脈に影響を与える可能性があります。
脳血管障害
睡眠時無呼吸症候群は、脳卒中の発症リスクが健康な人と比べて3.3倍に増加するという報告もあります。無呼吸のたびに、体内に十分な酸素が行き渡らなくなるので、血液中の酸素量が減少していきます。心臓が足りない酸素を補うために、高血圧の状態が続くことで血管に負担がかかり脳卒中などのリスクが高くなります。
また、睡眠時の眠気や集中力の低下は、脳卒中後のリハビリテーションに悪影響を及ぼす可能性があります。
糖尿病
睡眠時無呼吸症候群を放置していると、インスリンの働きが低下して血糖値が下がりにくくなります。睡眠時無呼吸症候群は、健康な人と比べて糖尿病になるリスクは1.62倍といわれています。重症度が増すにつれて、糖尿病の発症リスクも増加するとされています。
睡眠時無呼吸症候群の二つのタイプ
睡眠時無呼吸症候群には、原因によって二つの種類があります。
閉塞性睡眠時無呼吸症候群(O-SAS)
睡眠時無呼吸症候群のほとんどは、空気の通り道の気道が狭くなることで無呼吸が起こる閉塞性睡眠時無呼吸症候群です。
肥満や扁桃肥大、アルコールを日常的に飲む方、上向きで寝る方、下あごが小さい方、高齢、鼻づまりの方は空気の通り道が狭くなりやすいといわれています。
中枢性睡眠時無呼吸症候群(C-SAS)
脳や脊髄の病気、心臓に影響を与える病気など、何らかの病気が原因で、呼吸を抑制するようなお薬の影響で引き起こされるタイプの睡眠時無呼吸症候群です。
睡眠時無呼吸症候群の主な症状
睡眠時無呼吸症候群は、寝ている間に呼吸が何度も繰り返し止まる病気です。
睡眠の質が大幅に低下することで、睡眠時だけでなく、日中にも様々な症状が現れます。
以下のような症状が起こります。
- いびきをかく
- 寝汗をかく
- 夜中に突然目が覚める
- 起床時に頭痛が起こる
- 昼間に強い眠気がある
- 疲れが取れない
- 集中力が低下する
- 食欲や性欲の低下
- 抑うつが起こりやすい
睡眠時無呼吸症候群の検査
エプワース眠気尺度
以下のチェックリストの回答を合計した数字をもとに、睡眠時無呼吸症候群の評価を行います。
11点以上で、日中の眠気が異常と判断され睡眠時無呼吸症候群が疑われます。
- 眠ってしまうことは無い
- 時々眠ってしまう
- しばしま眠ってしまう
- だいたいいつも眠ってしまう
| 状況 | 点数 | |||
|---|---|---|---|---|
| 1.座って読書する | 0 | 1 | 2 | 3 |
| 2.テレビを見ている時 | 0 | 1 | 2 | 3 |
| 3.会議や劇場など人が大勢いる場所で座っている時 | 0 | 1 | 2 | 3 |
| 4.休憩なしで人が運転する車に同乗している時 | 0 | 1 | 2 | 3 |
| 5.午後に横になって休憩している時 | 0 | 1 | 2 | 3 |
| 6.座って人と会話している時 | 0 | 1 | 2 | 3 |
| 7.飲酒せずに昼食後に静かに座っている時 | 0 | 1 | 2 | 3 |
| 8.自分で車を運転しているときに渋滞や信号待ちで止まっている時 | 0 | 1 | 2 | 3 |
簡易検査
当院では、Philips社の協力を得て、ご自宅で行える簡易ポリグラフ(PG)検査および在宅終夜睡眠ポリグラフィー(PSG)検査を提供しております。
まずはご自宅で行う簡易検査を行います。手と顔にセンサーをつけたら普段通りに就寝します。
検査機器が睡眠中の呼吸と酸素濃度を測定・記録していきます。
1時間当たりの無呼吸や低呼吸の平均回数が、AHI(Apnea Hypopnea Index:無呼吸低呼吸指数)として数値で示されます。
検査結果のデータをもとに診断を行います。
| 正常 | 軽症 | 中等度 | 重症 | 最重症 | |
|---|---|---|---|---|---|
| AHI | 0~5 | 6~20 | 21~30 | 31~50 | 51以上 |
AHIが20以下で正常の範囲の場合、生活習慣の改善やマウスピースによる治療を検討します。
20~40の数値が出た場合、より精密な終夜睡眠ポリグラフ検査(PSG)を行い、その結果を確認して治療を行います。
40以上の数値が出た場合、CPAP(持続陽圧呼吸療法)による治療を検討します。
在宅終夜睡眠ポリグラフィー(PSG)検査
簡易ポリグラフ検査の結果、さらに詳細な検査が必要な場合、または健診や他院での簡易検査後に精密検査・治療を目的に来院された方に対して行います。
在宅終夜睡眠ポリグラフィー(PSG)検査は、従来の一泊入院による終夜PSG検査に比べ、時間的にも費用的にも半分以下のご負担で受けられます。
睡眠時無呼吸症候群 (SAS) の治療
CPAP療法
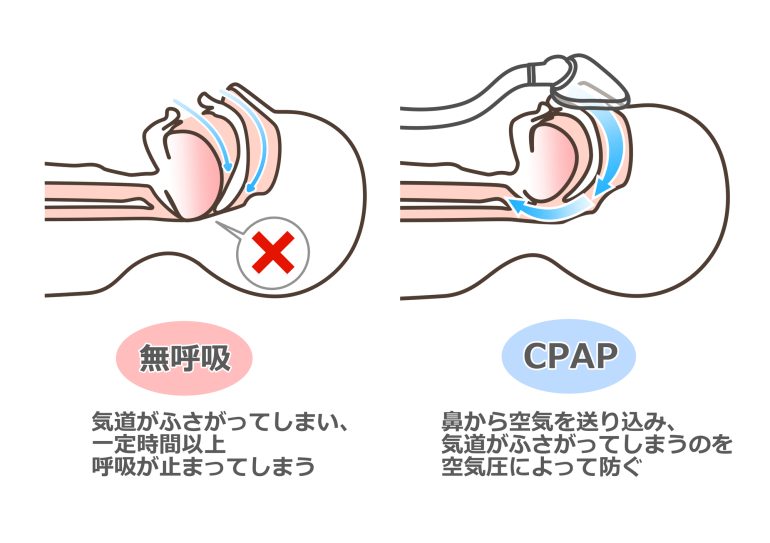 CPAP(シーパップ:Continuous Positive Airway Pressure)は、日本や欧米で睡眠時無呼吸症候群の治療の主流となっています。この機器を装着することで、就寝中も肺までの空気の通り道を塞ぐことなく酸素を送り届けることができるため、低呼吸や無呼吸を解消する治療法です。マスクを装着すると専用の器械から持続陽圧呼吸が可能となります。CPAP療法は、睡眠時無呼吸症候群を根本から治療するわけではないため、治療を継続する必要があります。
CPAP(シーパップ:Continuous Positive Airway Pressure)は、日本や欧米で睡眠時無呼吸症候群の治療の主流となっています。この機器を装着することで、就寝中も肺までの空気の通り道を塞ぐことなく酸素を送り届けることができるため、低呼吸や無呼吸を解消する治療法です。マスクを装着すると専用の器械から持続陽圧呼吸が可能となります。CPAP療法は、睡眠時無呼吸症候群を根本から治療するわけではないため、治療を継続する必要があります。
マウスピース
下あごが上あごよりも前方に出るようにマウスピースで固定することで、睡眠中の気道を確保して無呼吸や低呼吸を防ぐ治療法です。軽度の睡眠時無呼吸症候群には、一定の効果が期待できます。状態によっては、十分な効果が得られないため注意が必要です。専門の歯科医に依頼して、マウスピースを製作する必要があります。
外科的手術
扁桃肥大やアデノイド肥大が原因で睡眠時無呼吸症候群の症状が出ている場合、摘出手術によって症状の改善が可能です。
軟口蓋の一部を切除する方法もありますが、十分な効果が得られなかったり手術部位が瘢痕化して睡眠時無呼吸症候群が再発する可能性があります。
その他
肥満の方は、治療と併せて適正体重を目指して減量しましょう。
また、アルコールは睡眠中に筋肉が弛緩して気道が塞がりやすくなるので、治療期間中は飲酒制限を行う必要があります。
仰向けは、気道が閉塞しやすくなるので、寝るときはなるべく横向きの姿勢で寝るようにしましょう。抱き枕などを使うと姿勢が安定しやすくなります。
診察の流れ
問診・診察
まずは、症状について詳しく伺います。
簡易検査
睡眠時無呼吸症候群が疑われる場合、ご自宅で行う簡易検査機器を貸し出します。就寝前に顔と手にセンサーを装着して睡眠中の呼吸や酸素濃度を測定します。検査機器をご返却いただいたのち、測定した結果をもとに分析して診断します。結果の報告は2週間程度かかります。
結果判定
AHIの数値が20以下の場合、経過観察またはマウスピースなどの治療を検討します。
21~39の数値の場合、在宅終夜睡眠ポリグラフィー(PSG)検査を行う場合があります。
検査結果をもとにCPAP療法の必要性を判断します。
数値が40以上の場合は、CPAP療法の治療をお勧めします。
CPAP療法の治療開始
CPAP療法は、治療期間中は1か月に1回の定期健診を行う必要があります。定期健診では、CPAPの使用状況や血圧・体重の測定を行います。